醫學實驗代表性群體不足,可能導致少數族群面臨用藥安全上的風險。為了促進多樣性與公平性,專家給有意招募多元受試者的醫學專業人士幾點建議。
你知道自己吃的藥、使用的醫療器械與服務,都是以白人男性做為臨床試驗的主要受試者嗎?這會造成什麼問題?
2020 年美國人口普查結果顯示,Z 世代(Gen Z,18 到 24 歲)將是以白人為主的最後一個世代,2010 年後出生的阿爾法世代(Gen Alpha)將會由少數族裔占多數,成為社會人口的主流。
然而,醫學試驗樣本蒐集的過程中,卻鮮少考慮到這一點。截至 2011 年,96% 的遺傳疾病研究都是在歐裔人群中進行的[1];聯邦政府資助的肺病研究中,只有不到 5% 包括有色人種受試者或研究對象[2]。
猜你想看:2020《富比士》白手起家富豪榜出爐!蕾哈娜首重種族多元,以最廣粉底色號強勢入榜
同樣是人類,難道招募的受試者人種會影響實驗結果嗎?
答案是:確實如此。事實上,研究結果因為代表性樣本不足,而不夠準確、不適用於少數族群身上的現象,可能帶來巨大的隱憂。
代表性樣本不足的隱患
例如早在 15 年前,幾乎所有臨床藥物實驗都是在雄性小鼠身上進行的。而這些藥物上市後,研究者發現女性出現不良副作用的機率,達男性的兩倍之多。
由下圖可見,統計至 2009 年,在藥理學與神經科學等領域中,「只使用雌性動物」以及「同時使用雄性與雌性動物」實驗筆數的加總,仍然不及「只使用雄性動物」的實驗;只有生殖醫學實驗使用了大量雌性動物樣本。
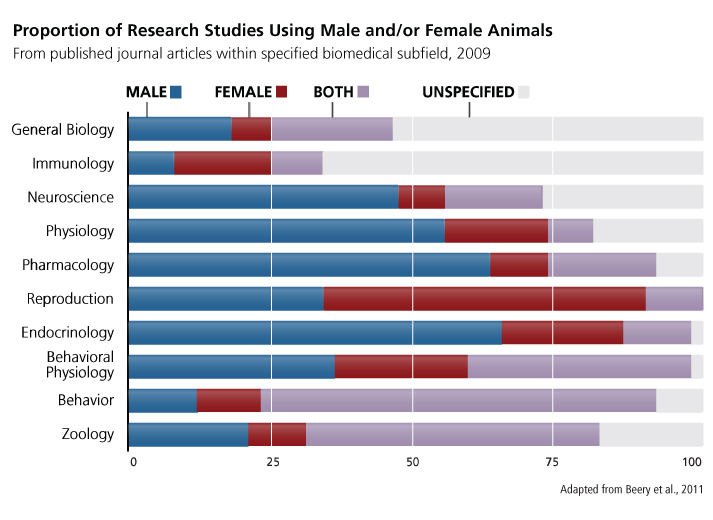
圖片|取自《Gendered Innovations》〈Animal Research: Designing Health & Biomedical Research〉
布朗大學急診科的 Alyson McGregor 在 TED 短講上發表了一場主題為「為什麼藥物經常對女性產生危險副作用」的演說。Alyson 指出,根據美國政府責任署(GAO)統計調查,有 80% 的藥物是因為對女性產生危險的副作用而下架。
背後原因是,當初用來實驗的細胞皆是雄性細胞,臨床試驗也是以男性為主;而針對女性的醫學研究,卻大多集中在乳房、卵巢、子宮及妊娠等「比基尼醫學(bikini medicine)」領域,一般醫學研究則很少照顧到性別差異。
例如常見的處方安眠藥「安比恩(Ambien)」,對男性的安眠效果只有 8 小時左右,女性則可能在翌日早晨仍然意識模糊,嚴重影響開車和工作。
但美國食品藥物管理局(FDA)卻遲至 2013 年,才提出女性患者應減半用量的建議。
同場加映:被忽視的女性醫學!健康生活新提案
女性的平均身材、賀爾蒙波動幅度、體脂率都與男性有平均值上的差異。如果想一體適用、將同一套標準套用至所有個體,勢必會帶來非預期的後果。
可見,納入多元族群、調整受試者組成,讓實驗對象的族群結構與藥物適用的人口保持一致,對於醫學發展,以及少數族群權益而言相當重要。
少數族群不願參加試驗的可能原因
要想在科學實驗當中收錄少數族裔的「聲音」,仍有許多障礙需要克服。
例如,假使這個群體恰好也是經濟弱勢族群、或是居住在偏遠地區,實驗者就必須考慮到來回車程、工作時間、交通方式等變項,讓實驗進行不影響到他們的日常生活。
除此之外,專門研究特定種族,或者招募高比例有色人種的醫學實驗,也可能面臨種族主義的問題。
延伸閱讀:美國文化觀察:當弱勢成了主流,為何不會對弱勢伸出援手?
這些實驗可能從頭開始就帶著對少數族裔的偏見執行,更可能為了強勢者的利益或是科學的進步,犧牲了少數人種的生命、健康或自由。
最著名的例子就是開始於 1932 年的塔斯基吉實驗(Tuskegee Experiment)。當時的科學家為了研究梅毒,在阿拉巴馬州招募了 399 名非裔梅毒帶原者,並承諾他們提供免費的治療作為參與實驗的回報。
然而他們並沒有得到治療。研究過程中,團隊為了持續觀察梅毒的進程、發病的樣貌,只提供受試者阿斯匹靈和礦物質等安慰劑。
他們真正的目標是掌握發病病程,直到所有人死亡後進行化驗採樣、蒐集數據。
此實驗就這麼持續了逾 40 年,直到在記者的報導下被迫停止。但當時已有 28 名參與者死於梅毒,100 人死於相關併發症;至少 40 名配偶被診斷出患有梅毒,並且傳染給 19 名剛出生的幼兒。
這樣的結果,不僅徹底破壞了非裔族群與醫學研究者間的信任,也大大提高了日後在阿拉巴馬州進行醫學實驗的困難度,可說對科學界與當地社群都帶來了負面的影響。
如何提升醫學試驗中的樣本多樣性
如果招募符合人口比例的多元族群受試者困難重重,有哪些方法可以促進多元性呢?〈How can medicine achieve more diversity in clinical trials?〉一文的作者 Emily Moskal 給進行醫學臨床實驗的專業人士以下幾個提醒:
一、知情同意,確保資訊雙向流通
在實驗開始時誠實告知可能的風險、影響、實驗目的及預期成果,並給受試者發問的機會,認真解答他們的疑惑,還有賦予受試者隨時離開、拒絕進行實驗環節的權利。
猜你喜歡:承認自己是同志,就被檢測 HIV?你所不知的醫療歧視:未告知便抽血,可能已經觸法
二、考量族群內部文化,準備具吸引力的報酬、補償
Emily 提到,自己在辛巴威進行臨床實驗時,發現比起金錢,部落居民更喜愛器皿等日常用品作為補償。考量對方的喜好、用心準備適合的禮品,是尊重他人、重視合作關係的展現。
三、著眼實驗效益、真誠說服
招募少數群體的目的是為了提供更好的醫療服務。
研究者應該謹記此初衷,避免學術成就、個人利益凌駕於醫療進步帶來的大眾福祉之上。若是可以有效地向受試者傳達這點,醫學研究便能以公眾利益為號召,吸引到來源更廣泛的受試者。

圖片|Photo by Marcelo Leal on Unsplash
多元共融,從醫療開始
在醫學尚不發達的過去,往往用單一群體來含括全人類、計算藥物與療法的效果和風險。然而如今越來越多實驗結果顯示,醫療應該朝向個體化、量身訂做發展,才不會導致厚此薄彼的不公平現象發生。
這個精神正好符合「考慮每個個體特殊需求」的多元共融原則,也啟發了無數醫學研究者。如何在看似相同性質的群體中看見差異、尊重差異,運用創意與專業解決問題,是醫學領域需要強化的新視野。
同場加映:醫療界首場 DE&I 論壇!默克多元共融論壇:看見多元,有助於創造更好的醫療環境
而作為個人,認知到個體差異可能帶來藥物、醫療器械使用的複雜性,我們也可以在看診時發表疑慮、提出調整藥量或是換藥的需求,諮詢醫師、評估風險。醫病關係是雙向的,別忘了作為醫療商品使用者的你,可能才是最了解自己身體的人。